Conceptos clave sobre la resistencia a la insulina
La resistencia a la insulina, resistencia insulínica o insulino-resistencia es un evento metabólico en el cual los receptores celulares de la insulina dejan de responder a la acción estimulante de la hormona. Aunque la definición parece ser sencilla, involucra decenas de cambios orgánicos que se originan primariamente en los miocitos y adipocitos, pero cuyas consecuencias paulatinamente van influenciando a todo el organismo. Sin premisas bioquímicas claras como aquellas que describiremos brevemente a continuación, es difícil entender tanto el origen de esta condición como el impacto que tienen nuestras decisiones nutricionales sobre la respuesta clínica de los pacientes.
¿Qué es la insulina?
La insulina es una hormona proteica [Nota. También encontramos peptídicas y lipídicas] que se sintetiza en el páncreas y se almacena en vacuolas citoplasmáticas bajo la forma de prohomona, la proinsulina. Frente a la elevación de la glicemia o frente al estímulo ejercido por un grupo de hormonas (las incretinas) producidas en el intestino en presencia de alimentos, el 90% de la proinsulina almacenada es separada en dos moléculas diferentes: el péptido C de 50 aminoácidos (no confundir con la proteína C reactiva) y la insulina de 51 aminoácidos.
¿Qué son los GLUT?
La palabra GLUT es la abreviatura para el término inglés Glucose Transporter que en español significa transportador de glucosa. Los GLUT son una familia de proteínas que se encargan del transporte de la glucosa al interior de las células [Nota. No confundir con los sGLUT que se encuentran exclusivamente en el intestino]. Se han identificado hasta 14 tipos diferentes de GLUT distribuidos indistintamente en la membrana de todas las células del cuerpo. Los GLUT1, por ejemplo, se encuentran en eritrocitos, células endoteliales del cerebro, neuronas, riñón, linfocitos; mientras que los GLUT7 se encuentran en intestino delgado, colon, testículo, próstata. Dos de ellos tienen particular importancia en el contexto de la resistencia a la insulina: los GLUT2 y los GLUT4. Los GLUT2 están presentes en la membrana de aquellas células donde la glucosa ingresa sin intermediación de la insulina; los GLUT4 aparecen en la membrana celular cuando el receptor de insulina responde apropiadamente al estímulo de la insulina o cuando la concentración de calcio citoplasmático aumenta en función de la actividad física.
¿Qué sucede cuando la glicemia sube?
Cuando la glicemia sube, la glucosa ingresa libremente a las células pancreáticas a través de los GLUT2. En el interior, la glucosa es metabolizada y libera ATP que inhibe los canales de K sensible a ATP, produciéndose, en consecuencia, el ingreso de calcio a la célula. Este calcio desencadena varias reacciones consecutivas que culminan en la ruptura de la unión péptido C – insulina y la posterior liberación de ambas moléculas; en consecuencia, mientras más alta sea la glicemia, mayor será la liberación de insulina.
¿Qué es el receptor de insulina?
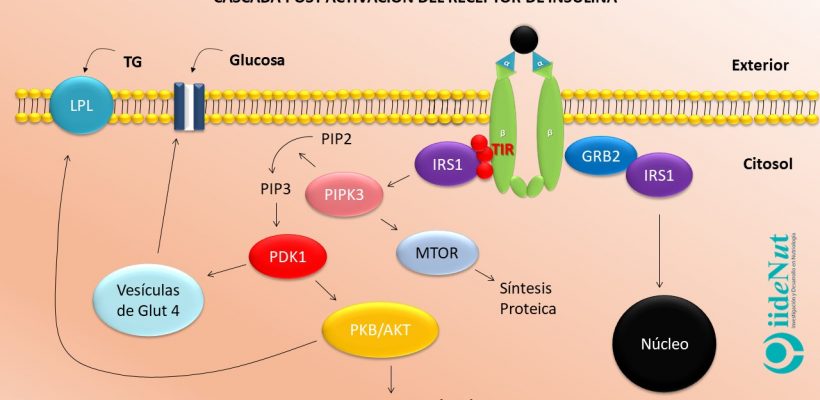
El receptor de insulina es una proteína conformada por 4 subunidades: dos de ellas (las alfa) sobresalen en la membrana celular y las dos restantes (las beta) atraviesan la membrana hasta llegar al citoplasma [Nota. El receptor de insulina es particularmente abundante en hígado, tejido adiposo y muscular]. Las subunidades alfa poseen una actividad inhibitoria sobre las subunidades beta. Cuando las subunidades alfa entran en contacto con la insulina se inactivan, dando paso a la activación inmediata de las subunidades beta. La subunidades beta ya activas empiezan a captar grupos fosfato que son ubicados a nivel de los residuos de tirosina (este proceso se llama autofosforilación del receptor). Este evento es clave para entender la resistencia a la insulina, en términos moleculares, porque todos los eventos posteriores a la activación del receptor se llevarán a cabo, únicamente si la fosforilación se produce a nivel de los residuos de tirosina; si la fosforilación se presenta a nivel de los residuos de serina y treonina no habrá actividad fisiológica posterior.
¿Qué sucede con el receptor de insulina activado?
El residuo fosforilado de tirosina capta unas proteínas citoplasmáticas que se denominan Sustrato del Receptor de Insulina (IRS, por sus siglas en inglés) que a su vez pueden asociarse con diversos compuestos para desencadenar decenas de eventos metabólicos dentro de la célula, entre los que podemos citar:
- Liberación de receptores GLUT4 hacia la membrana celular, con lo cual se capta glucosa.
- Estímulo de la síntesis de glucógeno e inhibición de su degradación en hígado y músculo, con lo cual esa glucosa se almacena.
- Estímulo para la glucólisis e inhibición de la gluconeogénesis.
- Estímulo de la actividad de la Liproteina Lipasa (LPL) y triglicérido sintasa, con lo cual no solo se captan ácidos grasos sino que además se guardan como triglicéridos.
- Inhibición de la lipasa hormona sensible con lo cual se detiene la lipólisis.
¿Cómo se desarrolla y que sucede en la resistencia a la insulina?
Como ya se comentó líneas arriba, la resistencia a la insulina es un evento metabólico en el cual los receptores celulares de la insulina dejan de responder a la acción estimulante de la hormona. Pero ¿por qué los receptores dejan de responder? Se ha propuesto que, en personas con obesidad, el consumo excesivo de energía genera una acumulación anormalmente alta de ácidos grasos (AG) en el citoplasma de las células; en ese contexto, los AG interferirían con la fosforilación del receptor de insulina y, por ende, con todos los procesos de activación posteriores. Por otro lado, en los pacientes con inflamación se llevaría a cabo un proceso similar pero mediado por la presencia de citoquinas pro-inflamatorias como el factor de necrosis tumoral (TNF).
Por Robinson Cruz
*Robinson Cruz es Director General del Instituto IIDENUT. Cuenta con 20 años de experiencia como nutricionista clínico y especialista en Bioquímica aplicada a la Nutrición. En este tiempo ha formado miles de profesionales de la nutrición, ha publicado casi una decena de libros y cientos de comunicaciones relacionadas, entre otras actividades.
Si quieres saber más de interacción fármaco nutriente, tanto en el contexto del COVID-19 como en el de otras patologías, te invito a inscribirte en nuestro Diplomado de Especialización Profesional en Nutrición Clínica. Para recibir información, por favor, haz click aquí.
DECLARACIÓN DE PRINCIPIOS
En IIDENUT rechazamos rotundamente aquellas prácticas asociadas con el uso inapropiado de la información con fines comerciales. Nuestros estándares éticos nos impiden aceptar, difundir o parcializarnos subjetivamente con producto o práctica alguna que vaya en contra o distorsione la labor científica del nutricionista


ANTICUERPOS A LA SUBUNIDAD ß DEL RECEPTOR DE INSULINA ustedes han utilizado un medicamento con el Nombre Subetaza que se vende en México… y contiene esta sustancia?.
no