La problemática nutricional es compleja y multifactorial, afecta a todos los niveles de atención del estado y debe ser abordada tanto con un enfoque preventivo como de recuperación. Además, la pandemia por COVID-19 también ha mostrado claramente la importancia de la nutrición en la respuesta clínica de los pacientes. Lamentablemente, para la mayoría de las autoridades, los problemas de nutrición en el Perú parecen haber estado circunscritos al retardo en el crecimiento y la anemia infantil, peor aún, para la mayoría de las autoridades la solución más viable ha estado relacionada principalmente con la entrega de alimentos.
Por esta razón, el objetivo de este documento es describir cuáles son los problemas de más alta prevalencia en el país, cuál es el impacto que tienen sobre la persona, la comunidad y el Estado y cuáles serían algunas de los lineamientos más importantes de una estrategia sistémica de solución.
¿CUÁL ES LA PROBLEMÁTICA DE NUTRICIÓN EN EL PAÍS?
Retardo en el crecimiento o déficit en la talla
Según la Encuesta Demográfica de Salud Familiar (ENDES 2020) (1), el retardo en el crecimiento infantil (RCI) afecta al 12.1% de los niños y niñas menores de 05 años en el Perú. Además, el RCI es más prevalente en la zona rural (24.8%), en la sierra (21.2%) y, afecta particularmente a los niños y niñas pertenecientes al quintil inferior de pobreza (27.4%). Cabe precisar que, a pesar de esta lamentable situación, el país ha sido reconocido en diversos foros mundiales porque entre el año 2007 y 2020, logramos reducir la prevalencia de retardo en el crecimiento en menores de 05 años de 27.8% a 12.1%.
Sobrepeso y obesidad en niños y adultos
Según la ENDES 2020 (1), el sobrepeso afecta al 10% de los niños menores de 5 años, siendo la costa con 14.7% la zona más afectada.
En el caso de mujeres de 15-49 años, la prevalencia de solo sobrepeso alcanza el 38% a nivel nacional, siendo más alto en la zona rural con 39.5%. Por otro lado, la prevalencia de solo obesidad en mujeres de 15-49 años es de 26.6% a nivel nacional afectando más a la zona urbana con 27.2%.
Anemia por deficiencia de hierro en niños y adultos
Según la ENDES 2020 (1), la prevalencia de anemia por deficiencia de hierro en niños de 6-35 meses de edad en el Perú es de 40.0%, afecta más a la zona rural (48.4%), a la sierra (48.5%) y a los niños que se encuentran en el quintil inferior de pobreza (50.5%). Se debe precisar que entre el año 2000 y el 2020, la prevalencia de anemia por deficiencia de hierro en este grupo etario ha caído de 60.9% a 40.0%.
En el caso de niños y niñas de 6 a 59 meses, la prevalencia de anemia por deficiencia de hierro es de 35.7%, afectando más a la zona rural que a la zona urbana, 26.4% y 35.7%, respectivamente (1).
En el caso de mujeres de 15 a 49 años, la prevalencia de anemia por deficiencia de hierro es de 20.9%, afectando más a las mujeres embarazadas (25.3%) y a las mujeres con más de 4-5 hijos (24.5%).
Desnutrición hospitalaria
En el Perú no existen cifras actualizadas sobre la prevalencia de desnutrición hospitalaria, sin embargo, en función de la realidad de la región y en base a algunos reportes desarrollados en la última década se calcula que esta tasa debe estar alrededor de 40-50% (2). Una de las más grandes investigaciones llevadas a cabo en Latinoamérica fue el Estudio de Valoración Nutricional de Pacientes Hospitalizados (ENHOLA) (3), publicado en 2016 y llevado a cabo entre enero y septiembre del año 2012. Este trabajo incluyó a 47 hospitales (públicos y privados), 12 países y 7963 pacientes (Tabla 1). Como parte de la metodología, se aplicó la encuesta de Valoración Global Subjetiva -una herramienta de tamizaje, ni siquiera una Evaluación Nutricional por sí misma- y se encontró que el 34% de los pacientes presentaba desnutrición moderada y 10.9% desnutrición severa, es decir, al menos 1 por cada dos pacientes hospitalizados mostraba un estado de nutrición venido a menos, sin mencionar que el 38% de las historias clínicas contenían información relacionada con el tema.
Tabla 1. Información de los hospitales participantes del estudio ENHOLA
| |
Hospitales
n=47 (%) |
Pacientes
n=7963 (%) |
| |
|
|
| Tipo de hospital |
|
|
| Público |
36 (78) |
6084 (76) |
| Privado |
11 (22) |
1879 (24) |
| |
|
|
| Capacidad hospitalaria (camas) |
|
|
| Hospital pequeño (≤250 camas) |
20 (43.5) |
4674 (58.7) |
| Hospital mediano (251-500 camas) |
18 (38.2) |
2286 (28.7% |
| Hospital grande (≥501 camas) |
9 (18.3) |
1003 (12.6%) |
Fuente: Referencia (3)
¿CUÁL ES EL IMPACTO DE LA PROBLEMÁTICA DE NUTRICIÓN EN EL PERÚ SOBRE LA PERSONA, LA COMUNIDAD Y ESTADO?
El estado nutricional ha sido ampliamente reconocido como un determinante fundamental del estado de salud de las personas, por tanto, su afectación tanto en exceso como en déficit tendrá un impacto significativamente negativo sobre la salud del individuo, la familia, la sociedad y el estado.
Impacto del retardo en el crecimiento infantil
El RCI afecta negativamente el desarrollo infantil, los niveles de escolaridad y los resultados en el aprendizaje (4); además, de incrementar considerablemente el riesgo del niño para desarrollar obesidad durante su vida adulta (5). El desarrollo cognitivo en la primera infancia involucra el pensamiento, la atención, la memoria y la capacidad para resolver problemas, lo cual, en conjunto permite que el niño pueda entender lo que sucede a su alrededor y adaptarse de una mejor manera a su entorno. En un estudio de cohorte en niños de 5 años llevado a cabo en diferentes países, Alam et al (6) mostraron que el tiempo y severidad del RCI estaba directamente relacionado con el desarrollo cognitivo y era congruente con otras investigaciones que habían mostrado que los niños que habían presentado RCI entre los 6 meses y los 6 años de vida presentaban menores resultados en las pruebas de capacidad cognitiva comparado con aquellos niños que no habían presentado RCI. Estos resultados también fueron congruentes con otros estudios que mostraban que niños de 9 años que habían presentado RCI durante sus primeros dos años de vida presentaban menores resultados en las pruebas de valoración cognitiva. Lo preocupante de esta condición es su potencial irreversibilidad cuando no se toman medidas correctivas a tiempo.
Impacto del sobrepeso y la obesidad
El sobrepeso y la obesidad infantil están asociados con problemas de corto y largo plazo que van desde alteración del comportamiento hasta alteraciones metabólicas mayores como son: inflamación sistémica, complicaciones hepáticas, hipertensión arterial, dislipidemias, resistencia a la insulina y mayor probabilidad de desarrollar síndrome metabólico y diabetes mellitus tipo 2 durante la vida adulta (7). Según la información disponible, por cada 5 puntos del índice de masa corporal (IMC) por encima de 25 kg/m2, el riesgo de mortalidad crece en 29%, la mortalidad vascular en 41% y la mortalidad asociada con la diabetes en 210% (8).
En el año 2016 el Instituto Mexicano para la Competitividad publicó un estudio muy interesante titulado “Kilos de más, pesos de menos, los costos de la obesidad en México” (9). Según el trabajo, las 3 primeras causas de muerte: enfermedades del corazón (18%), diabetes mellitus tipo 2 (14%) y tumores malignos (12%) están directa o indirectamente relacionadas con el sobrepeso o la obesidad. Si a nivel mundial los costos económicos de la obesidad pueden representar casi un 3% del PBI mundial (más que muchas guerras), para el año 2012 representó para México entre el 73-87% de su gasto programado en salud, evento solo atribuible a la carga económica de la diabetes mellitus 2. No solo ello, tomando en cuenta el número de horas laborables perdidas a consecuencia de la diabetes mellitus asociada con el sobrepeso y la obesidad, en el 2014 representó el 25% de los empleos generados ese año en ese país (tabla 2).
Tabla 2. Tiempo laboral perdido a causa de la diabetes por sobrepeso y obesidad
| Escenario |
Horas laborables perdidas al año |
Equivalencia en número de trabajadores |
% de los empleos generados en 2014 |
| Solo diabetes |
312,142 |
143,335 |
25% |
| Diabetes más una complicación |
402,550 |
184,851 |
32% |
| Diabetes más de una complicación |
857,476 |
393,753 |
68% |
Fuente: Referencia 9
En el contexto de la pandemia por COVID-19, la presencia de obesidad ha ejercido un efecto devastador sobre la respuesta clínica del enfermo. En un estudio retrospectivo, llevado a cabo en un hospital francés (10) se analizó la relación entre el IMC y la necesidad de ventilación mecánica invasiva (VMI) en 124 pacientes afectados por el COVID-19; los resultados mostraron que el 47.6% de los pacientes con obesidad (IMC >30) y el 28.2% con obesidad severa (IMC > 35) necesitaron VMI y no solo eso, aquellos con IMC > 35 desarrollaron cuadros más severos. Otro estudio llevado a cabo en 24 pacientes provenientes de 9 hospitales del área de Seattle en Estados Unidos (11) mostró que el 85% de los pacientes con obesidad (IMC = 33 ± 7) requirieron VMI y 62% de esos pacientes murieron, comparado con los pacientes delgados, en quienes el 64% requirió VMI y solo 36% falleció. Información proveniente de una base que incluyó los datos de 265 pacientes ingresados a las unidades de cuidados intensivos de diversos hospitales norteamericanos encontró que la obesidad más que la edad era un factor determinante para el internamiento; la media de IMC de estos pacientes fue de 29.3 y solo el 25% presentó un IMC > 34 (12).
La obesidad y sobre todo la abdominal es una condición clínica que está asociada con una ventilación mecánica disminuida a nivel de la base de los pulmones con la consiguiente reducción en la saturación de oxígeno de la sangre (13). El paciente con obesidad presenta un estado crónico de inflamación caracterizado por una producción reducida de interferón (necesario para estimular la respuesta inicial del cuerpo frente al virus); una producción continua de citoquinas entre las que podemos citar el factor de necrosis tumoral que estimula la pérdida de proteína muscular y una mayor liberación de grasa visceral hacia el torrente sanguíneo contribuyendo a generar un hígado graso inflamatorio; una alta producción de radicales libres (evento que ha sido descrito como parte de la respuesta fallida del sistema inmune a nivel pulmonar); resistencia a la insulina que se exacerba producto de la inflamación a consecuencia de la infección.
La información epidemiológica de los pacientes peruanos afectados por COVID-19 presenta los mismos factores de riesgo que se describen en la literatura global: en todos los casos descritos, los valores de IMC entre 30 y 35 son considerados de alto riesgo de mortalidad. Según datos del Ministerio de Salud (MINSA) el riesgo relativo de muerte fue 8.8 veces mayor en las personas con obesidad (figura 1)(14). En general y por diversas razones adicionales, la obesidad incrementa las tasas de morbimortalidad en pacientes que presentan COVID-19 (15-18).
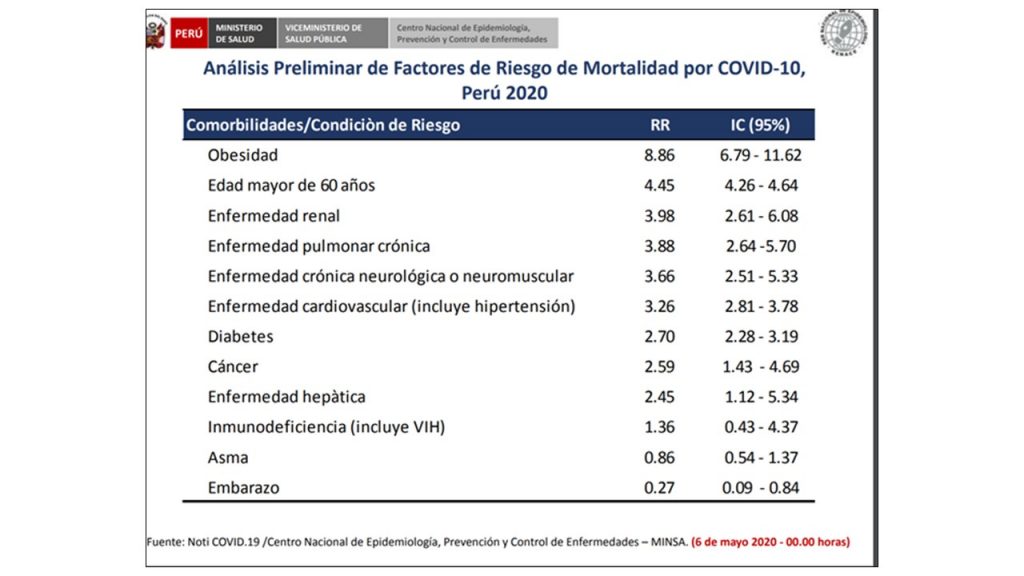
Figura 1. Factores de riesgo de mortalidad por COVID-19, Perú 2020 (14)
Impacto de la anemia por deficiencia de hierro
En los niños, la anemia por deficiencia de hierro está asociada con un pobre desarrollo infantil, retraso en el desarrollo motor, afectación del desarrollo mental, afectación de la conducta y otros aspectos relacionados con la maduración del sistema nervioso central que podrían llegar a ser incluso irreversibles. Por otro lado, tanto en niños como en adultos, la anemia por deficiencia de hierro puede generar afectación en la capacidad de trabajo físico, la respuesta inmune innata, la integridad del tracto gastrointestinal, entre otros (19, 20).
La alta prevalencia de anemia por deficiencia de hierro, sobre todo en mujeres embarazadas es un motivo de preocupación adicional. Las madres son las responsables, a partir de sus almacenes orgánicos, de transferir el hierro necesario al feto para que éste pueda consolidar las reservas del mineral que le permitirán cubrir la mayor parte de sus necesidades desde el nacimiento. Una madre con anemia por deficiencia de hierro tiene una mayor probabilidad que su hijo presente anemia por deficiencia de hierro al nacer. Este evento tiene un impacto devastador sobre la integridad neurológica del recién nacido.
Impacto de la desnutrición hospitalaria
Cabe precisar que un enfermo que, además, presenta desnutrición tiene una estancia hospitalaria un 50% más larga y un costo de atención que puede ser hasta un 60% mayor a aquel que tendría un paciente con un mejor estado nutricional. En España, el estudio PREDyCES (21) concluyó en 2012 que el 23.7% de los pacientes sometidos a cribaje nutricional a través de la herramienta NRS-2002 presentaba desnutrición hospitalaria. En 2015, León et al (22) analizaron los costos de la desnutrición hospitalaria empleando la información recolectada en el estudio PREDyCES y encontraron que los pacientes que presentaban desnutrición tuvieron una estancia hospitalaria un 50% más alta a aquella mostrada por los pacientes sin desnutrición. Además, calcularon que los costos potenciales asociados con la desnutrición podrían ascender a 1.143 billones de euros por año (22). Es necesario precisar, en este contexto, que las tasas de desnutrición hospitalarias en Perú duplican en promedio a las españolas, por lo cual, debido a la falta de información disponible en la materia podemos inferir que los costos derivados de la atención de pacientes hospitalizados que presentan desnutrición es mucho más alta todavía.
¿CUÁL ES LA PROPUESTA DE TRABAJO?
En general, los problemas de nutrición son diversos, complejos y multifactoriales. Su abordaje implica labores de prevención a nivel poblacional y de recuperación a nivel individual, un binomio ineludible si lo que se busca es generar un impacto real y verdadero sobre el estado nutricional de la población. Nuestras propuestas van encaminadas al tratamiento y la prevención, en los diferentes niveles de atención y escenarios nacionales.
Propuesta 1.
Diferenciar claramente y en todo ámbito que existen labores de corte poblacional y otra de corte clínico
Durante años nos hemos concentrado en los problemas de nutrición poblacional y hemos buscado tratarlos con los escasos recursos disponibles, mientras se descuidaba casi por completo las labores clínicas de recuperación en todos los niveles de atención (consultorios, hospitales y demás). Es necesario en este contexto, diferenciar plenamente una actividad de la otra.
PROPUESTA 2.
Incorporar al profesional de nutrición al equipo básico de profesionales de la comunidad educativa durante en el nivel inicial y durante todo el nivel primario.
En la actualidad, el profesional de nutrición de cada centro de salud debe hacer diversas coordinaciones con los directores de cada institución educativa para llevar a cabo tareas de evaluación nutricional y demás. Según esta propuesta, el profesional de nutrición debería ser integrante permanente de la comunidad de educación. Esta propuesta, hecha originalmente en el año 2008, no ha sido tomada en cuenta hasta el momento. Además, dentro de la currícula escolar debería incorporarse un curso de 1 hora semanal donde se aborden temas como: alimentación balanceada, lectura de etiquetas nutricionales o actividad física. Los hábitos alimentarios se construyen durante la infancia.
PROPUESTA 3.
Crear la figura del Nutricionista Regente
Debería obligarse por ley a que cualquier lugar de expendio de alimentos al público, no solo los servicios de alimentación colectiva, deba contar con la supervisión de un Nutricionista Colegiado Habilitado al menos 01 vez al mes.
PROPUESTA 4.
Reformular el papel de los programas de asistencia alimentaria
Desde su fundación, estos programas han funcionado como organizaciones de compra y distribución de alimentos, cuando en la práctica además de implementar mejoras en los sistemas de focalización población, deberían promover el diseño de alimentos tecnológicamente mejorados que provean nutrientes con mejor biodisponibilidad y mayor contenido de proteína. ¿Por qué razón, en lugar de comprar papillas de mezclas de cereales sin mayor valor agregado, no se estimula la incorporación de nuevas nuevas tecnologías que permitirán mejoras considerables en la provisión de nutrientes específicos sin impactar negativamente sobre el costo final del producto?
Propuesta 5.
Crear una dirección nacional de nutrición dentro del organigrama de cada uno de los proveedores de salud (Ministerio de salud, EsSalud y las FFAA y FFPP)
Esta dirección debe estar a cargo de un profesional de nutrición debidamente calificado. Está dirección deberá coordinar dos líneas de acción: i) las labores de prevención y el trabajo con la población (programas asistenciales en general); y ii) las labores de recuperación a nivel clínico en todos los niveles de atención; es necesario, pautar la estandarización de la intervención en nutrición.
PROPUESTA 6.
Cerrar la brecha de recurso humano y equipamiento en todos los niveles de atención en los 3 proveedores de salud más importantes
Según cálculos no publicados, desarrollados por el Instituto, en la actualidad la brecha de recurso humano en todos los proveedores de salud se encuentra entre 40-60% por debajo de lo necesario para cubrir las tareas básicas de nutrición en el país. En cuanto al equipamiento, la brecha es todavía más amplia.
La nutrición es un pilar fundamental en el desarrollo de los países. El Perú ha sido y sigue siendo castigado por problemas serios de nutrición que han frenado sistemáticamente nuestro crecimiento potencial como nación. La desatención a los temas de nutrición es una forma cruel de desatención a los más necesitados. Los últimos 20 años han servido para mejorar en prácticamente todos los indicadores, no obstante, se requiere un esfuerzo adicional para cerrar las brechas descritas. Si bien es cierto, el alimento es una de las vías más rápidas y accesibles para proveer nutrientes a un individuo o a una comunidad cuando de prevención se trata, también es una herramienta ineficiente por si sola cuando se trata de solucionar problemas de mayor complejidad. El profesional de nutrición tiene las competencias necesarias para afrontar estas tareas, solo falta la decisión de las autoridades correspondientes.
Referencias Bibliográficas
- Instituto Nacional de Estadística e Informática. Perú. Encuesta demográfica y de salud familiar. ENDES 2020. Disponible en: https://proyectos.inei.gob.pe/endes/2020/INFORME_PRINCIPAL_2020/INFORME_PRINCIPAL_ENDES_2020.pdf
- ZENA, P, PAJUELO D, DIAZ C. Factores asociados a desnutrición en pacientes hospitalizados en el servicio de cirugía de emergencia de un hospital del seguro social peruano.Acta méd. Peru [online]. 2020, vol.37, n.3, pp.278-284. ISSN 1728-5917. http://dx.doi.org/10.35663/amp.2020.372.1849.
- Valoración Nutricional en pacientes hospitalizados en América Latina: asociación con variables pronósticas. El estudio ENHOLA. Castillo J, Gómez A, Velasco N, Díaz Pizarro J, Matos A, Miján de la Torre A. Nutr Hosp. 2016; 33(3):655-662
- Muhammad HFL. Obesity as the Sequel of Childhood Stunting: Ghrelin and GHSR Gene Polymorphism Explained. Acta Med Indones. 2018 Apr;50(2):159-164. PMID: 29950536.
- Di Cesare M, Sorić M, Bovet P, Miranda JJ, Bhutta Z, Stevens GA, Laxmaiah A, Kengne AP, Bentham J. The epidemiological burden of obesity in childhood: a worldwide epidemic requiring urgent action. BMC Med. 2019 Nov 25;17(1):212. doi: 10.1186/s12916-019-1449-8. PMID: 31760948; PMCID: PMC6876113.
- Alam MA, Richard SA, Fahim SM, Mahfuz M, Nahar B, Das S, et al. (2020) Impact of earlyonset persistent stunting on cognitive development at 5 years of age: Results from a multi-country cohort study. PLoS ONE 15(1): e0227839. https:// doi.org/10.1371/journal.pone.0227839
- Simonnet A, Chetboun M, Poissy J, Raverdy V, Noulette J, Duhamel A, Labreuche J, et al. Obesity is an independent risk factor for severe Covid-19. Obesity (Silver Spring). 2020 Apr 9. doi: 10.1002/oby.22831. Online ahead of print.
- Apovian CM. Obesity: definition, comorbidities, causes, and burden. Am J Manag Care. 2016 Jun;22(7 Suppl):s176-85. PMID: 27356115.
- Instituto Mexicano de Competitividad. Kilos de más, pesos de menos: Los costos de la obesidad en México. Disponible en: https://imco.org.mx/banner_es/kilos-de-mas-pesos-de-menos-obesidad-en-mexico/
- Bhatraju P, Ghassemieh B, Nichols M, Kim R, Jerome K, Nalla A, Greninger, et al. Covid-19 in Critically Ill Patients in the Seattle Region – Case Series. N Engl J Med. 2020 Mar 30;NEJMoa2004500. doi: 10.1056/NEJMoa2004500. Online ahead of print.
- Kass D, Duggal P, Cingolani O. La obesidad podría hacer la infección por COVID-19 más grave en adultos jóvenes. thelancet.com Published online April 30, 2020 https://doi.org/10.1016/S0140-6736(20)31024-2
- Stefan, N., Birkenfeld, A.L., Schulze, M.B. et al.Obesity and impaired metabolic health in patients with COVID-19. Nat Rev Endocrinol (2020). https://doi.org/10.1038/s41574-020-0364-6.
- Noti COVID-19 / Centro Nacional de Epidemiología, Prevención y Control de enfermedades – MINSA (6 de mayo 2020)
- Olivares G Manuel, Walter K Tomás. CONSECUENCIAS DE LA DEFICIENCIA DE HIERRO. Rev. chil. nutr. [Internet]. 2003 Dic [citado 2021 Feb 02] ; 30( 3 ): 226-233. Disponible en: https://scielo.conicyt.cl/scielo.php?script=sci_arttext&pid=S0717-75182003000300002&lng=es. http://dx.doi.org/10.4067/S0717-75182003000300002.
- Zheng K, Gao F, Wang X, Sun Q, Pan K, Wang T, Ma H, et al. Obesity as a Risk Factor for Greater Severity of COVID-19 in Patients With Metabolic Associated Fatty Liver Disease. 2020 Apr 19;108:154244. doi: 10.1016/j.metabol.2020.154244. Online ahead of print.
- Zhu X, Yang L, Huang K. COVID-19 and Obesity: Epidemiology, Pathogenesis and Treatment. Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy 2020:13 4953–4959
- Kruglikov I, Scherer P. The Role of Adipocytes and Adipocyte-Like Cells in the Severity of COVID-19 Infections. Obesity | VOLUME 28 | NUMBER 7 | JULY 2020
- Bass M. COVID-19 and Comorbidities: A Role for Dipeptidyl Peptidase 4 (DPP4) in Disease Severity. 2020 May 11. doi: 10.1111/1753-0407.13052. Online ahead of print
- Pivina L, Semenova Y, Doşa MD, Dauletyarova M, Bjørklund G. Iron Deficiency, Cognitive Functions, and Neurobehavioral Disorders in Children. J Mol Neurosci. 2019 May;68(1):1-10. doi: 10.1007/s12031-019-01276-1. Epub 2019 Feb 18. PMID: 30778834.
- Zavaleta N, Astete L. Efecto de la anemia en el desarrollo infantil: consecuencias a largo plazo. Revista Peruana de Medicina Experimental y Salud Pública, 2017 Vol 34 (4).
- Álvarez-Hernández J, Planas Vila M, León-Sanz M, García de Lorenzo A, Celaya-Pérez S, García-Lorda P, Araujo K, Sarto Guerri B; PREDyCES researchers. Prevalence and costs of malnutrition in hospitalized patients; the PREDyCES Study. Nutr Hosp. 2012 Jul-Aug;27(4):1049-59. doi: 10.3305/nh.2012.27.4.5986. PMID: 23165541.
- León-Sanz M, Brosa M, Planas M, García-de-Lorenzo A, Celaya-Pérez S, Hernández JÁ; Predyces Group Researchers. PREDyCES study: The cost of hospital malnutrition in Spain. Nutrition. 2015 Sep;31(9):1096-102. doi: 10.1016/j.nut.2015.03.009. Epub 2015 Apr 20. PMID: 26233866.




