Del NALFD al MALFD ¿Qué ha cambiado?
La enfermedad del hígado grado no alcohólico es una patología cuya prevalencia crece asociada, por ejemplo, con el crecimiento de la prevalencia de obesidad o diabetes mellitus. A pesar de que el término ha sido ampliamente utilizado desde que fue propuesto en 1980, también ha sido ampliamente cuestionado porque parece no reflejar la magnitud exacta de la fisiopatología del problema. En este sentido en 2020, se propuso un nuevo término, enfermedad del hígado graso asociada a disfunción metabólica, que paulatinamente se ha posicionado en la comunidad científica. A continuación, describimos brevemente en que consiste.
¿CÓMO SE ACUMULA LA GRASA EN EL HÍGADO?
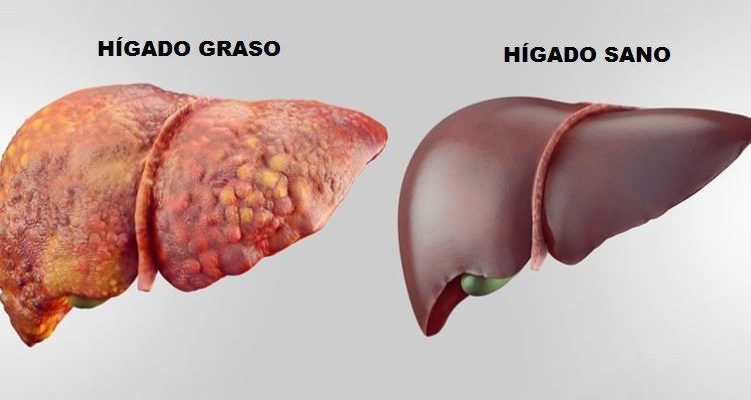
El hígado el órgano central del metabolismo humano. Se adapta de manera eficiente a los cambios en el suministro de nutrientes y actúa como un centro regulador en la utilización de aquellos. Aunque es considerado normal que el hígado acumule hasta un 5% de grasa, un contenido mayor es considerado anormal y su desarrollo está asociado con diversos disturbios metabólicos, sobre todo aquellos relacionados con la obesidad y la resistencia a la insulina.
Aunque la forma ideal de estudiar la cinética de la grasa en el hígado sería accediendo al órgano, en la práctica es inviable. Por esta razón, la forma en que se suele estudiar estos aspectos es dependiente del contenido de triglicéridos en la VLDL y la concentración de cuerpos cetónicos. Se ha demostrado que sus variaciones se correlacionan adecuadamente con la concentración de grasa en el hígado.
La grasa hepática tiene 3 fuentes: i) el tejido adiposo, ii) la síntesis de novo y; iii) la dieta. En relación con el primero, en situaciones de ayuno, el nivel de ácidos grasos libres procedentes de la lipólisis del tejido adiposo crece significativamente y son considerados el principal contribuyente al contenido de grasa en el hígado. En este contexto, la resistencia a la insulina parece tener un impacto mayor en la acumulación de grasa intrahepática. Se ha observado que en sujetos delgados sensibles a la insulina 75-84% de estos ácidos grasos libres son captados por el VLDL; mientras que, en sujetos con resistencia a la insulina, solo entre 42-74%, lo que indicaría una menor captación por parte del VLDL a la par de una mayor acumulación hepática. Respecto a la síntesis de novo, es decir, aquella grasa producida en el hígado a partir del exceso de proteína y carbohidrato, ésta puede contribuir con un 10% de la grasa hepática en sujetos aparentemente sanos y con un 14-22% en personas con resistencia a la insulina. En cuanto a la dieta, la grasa llega al hígado a través de los remanentes de quilomicrón. La contribución real de la dieta dependerá del tipo de grasa consumida y de la frecuencia con que esta grasa es consumida. En general, un 10% de la grasa dietaria alcanza el hígado a través de los remantes de quilomicrón en la mayoría de población; mientras que este valor puede subir hasta 15% en personas con enfermedad de hígado graso (1).
ENFERMEDAD DE HÍGADO GRASO NO ALCOHÓLICO
La enfermedad del hígado graso no alcohólico (NALFD, por sus siglas en inglés para nonalcoholic liver fatty disease) es un problema definido como la presencia de acumulación de grasa en más del 5% de los hepatocitos en personas con un consumo bajo o nulo de alcohol y descartando que la acumulación de grasa no sea secundaria a una enfermedad. Este problema comprende el hígado graso no alcohólico y la esteatohepatitis no alcohólica (NASH, por sus siglas en inglés para nonalcoholic steatohepatitis. Eventualmente, puede progresar hacia fibrosis y cirrosis. Esta última es una insuficiencia orgánica terminal que requiere trasplante del hígado o puede progresar hacia carcinoma hepatocelular. Aunque el NALFD es más prevalente en personas con obesidad y diabetes, también se puede presentar en personas delgadas y sin diabetes. Para el 2015 se calculó que afectaba a un 6-35% de la población mundial (2).
ENFERMEDAD DE HÍGADO GRASO ASOCIADA A DISFUNCIÓN METABÓLICA
A pesar de que el término NALFD fue utilizado e incorporado a la terminología médica hace casi 50 años (fue propuesta en 1980) (3), su uso siempre generó disconformidad porque, según los expertos, no reflejaba de manera apropiada los cambios fisiopatológicos que afronta el hígado. Por esa razón, a principios de 2020, un panel internacional de expertos lideró un proceso de consenso para desarrollar un término más apropiado para la enfermedad. Mediante un consenso Delphi de dos etapas, el término propuesto fue “enfermedad del hígado graso asociada a la disfunción metabólica” (MAFLD por sus siglas en inglés para metabolic dysfunction-associated fatty liver disease)(4). Además, el grupo también propuso un conjunto de criterios diagnósticos (todos indicadores de anormalidades metabólicas) para evaluar la presencia de esta entidad en las personas. Partieron de la misma premisa que en el NALFD, es decir, una acumulación excesiva de grasa en más del 5% de los hepatocitos; no obstante, si el paciente presenta al menos 2 de los siguientes 7 criterios debe considerarse como afectado por MALFD (5):
- Circunferencia de la cintura >102/88 en hombres y mujeres caucásicos (o >90/80 cm en hombres o mujeres asiáticos)
- Presión arterial >130/85 mmHg o tratamiento farmacológico específico
- Triglicéridos plasmáticos >150 mg/dl (>1,70 mmol/l) o tratamiento farmacológico específico
- Colesterol HDL plasmático <40 mg/dl (<1,0 mmol/l) en hombres y <50 mg/dl (<1,3 mmol/l) en mujeres o tratamiento farmacológico específico
- Prediabetes (es decir, niveles de glucosa en ayunas de 100 a 125 mg/dl (5,6 a 6,9 mmol/l) o niveles de glucosa 2 horas después de la carga de 140 a 199 mg/dl (7,8 a 11,0 mmol/l) o HbA1c del 5,7 al 6,4 %) (39-47 mmol/mol)
- Evaluación del modelo de homeostasis de la puntuación de resistencia a la insulina (HOMA-IR) >2,5
- Nivel plasmático de proteína C reactiva de alta sensibilidad >2 mg/L
CONCLUSIONES
- Ambas denominaciones parte del mismo criterio básico: una acumulación excesiva de grasa en más del 5% de los hepatocitos.
- Ambas denominaciones reconocen el papel concurrente y tributario de la obesidad y la resistencia a la insulina a la acumulación de grasa en el hígado.
- La definición de NALFD, por un lado, no hace mayores presiones sobre la posibilidad detectar elementos que permitan identificar los factores que contribuyen con su desarrollo, mientras que la definición de MALFD presenta un conjunto de criterios diagnósticos que permiten identificar con mayor claridad los factores tributarios y etiológicos.
- En vista de lo descrito, la nueva definición proporciona más información sobre los factores asociados con la acumulación de grasa en el hígado lo que a su vez permitiría diseñar mejor las estrategias preventivas y terapéuticas.
Robinson Cruz
**Robinson Cruz es director general del Instituto IIDENUT. Cuenta con 24 años de experiencia como nutricionista clínico, especialista en Bioquímica aplicada a la Nutrición y más recientemente como especialista en nutrición oncológica. Es investigador y docente invitado en los programas de nutrición de pre y posgrado de decenas de universidades en 20 países de Iberoamérica. En este tiempo ha formado miles de profesionales de la nutrición, ha publicado casi una docena de libros y cientos de comunicaciones relacionadas, entre otras actividades. https://orcid.org/0000-0002-8056-1822
Referencias Bibliográficas
- Hodson L. Hepatic fatty acid synthesis and partitioning: the effect of metabolic and nutritional state. Proc Nutr Soc. 2019 Feb;78(1):126-134. doi: 10.1017/S0029665118002653. Epub 2018 Nov 20. PMID: 30457067.
- Cobbina E, Akhlaghi F. Non-alcoholic fatty liver disease (NAFLD) – pathogenesis, classification, and effect on drug metabolizing enzymes and transporters. Drug Metab Rev. 2017 May;49(2):197-211. doi: 10.1080/03602532.2017.1293683. Epub 2017 Mar 17. PMID: 28303724; PMCID: PMC5576152.
- Ludwig J, Viggiano TR, McGill DB, Oh BJ. Nonalcoholic steatohepatitis: Mayo Clinic experiences with a hitherto unnamed disease. Mayo Clin Proc. 1980 Jul;55(7):434-8. PMID: 7382552.
- Gofton C, Upendran Y, Zheng MH, George J. MAFLD: How is it different from NAFLD? Clin Mol Hepatol. 2023 Feb;29(Suppl):S17-S31. doi: 10.3350/cmh.2022.0367. Epub 2022 Nov 29. PMID: 36443926; PMCID: PMC10029949.
- Eslam M, Newsome PN, Sarin SK, Anstee QM, Targher G, Romero-Gomez M, Zelber-Sagi S, Wai-Sun Wong V, Dufour JF, Schattenberg JM, Kawaguchi T, Arrese M, Valenti L, Shiha G, Tiribelli C, Yki-Järvinen H, Fan JG, Grønbæk H, Yilmaz Y, Cortez-Pinto H, Oliveira CP, Bedossa P, Adams LA, Zheng MH, Fouad Y, Chan WK, Mendez-Sanchez N, Ahn SH, Castera L, Bugianesi E, Ratziu V, George J. A new definition for metabolic dysfunction-associated fatty liver disease: An international expert consensus statement. J Hepatol. 2020 Jul;73(1):202-209. doi: 10.1016/j.jhep.2020.03.039. Epub 2020 Apr 8. PMID: 32278004.
DECLARACIÓN DE PRINCIPIOS
En IIDENUT rechazamos rotundamente aquellas prácticas asociadas con el uso inapropiado de la información con fines comerciales. Nuestros estándares éticos nos impiden aceptar, difundir o parcializarnos subjetivamente con producto o práctica alguna que vaya en contra o distorsione la labor científica del nutricionista