¿Por qué la obesidad está asociada con cuadros más severos de COVID-19?
A poco más de un año del inicio de la pandemia, está claro que el paciente con obesidad tiene una mayor predisposición para desarrollar cuadros más severos de COVID-19. Aunque las primeras comunicaciones no citaban a la obesidad como un factor de riesgo, de hecho, en China su prevalencia solo alcanza al 6.2% (1), conforme el contagio se fue extendiendo por el mundo, su papel interviniente en el desarrollo de la enfermedad fue tomando forma. Es verdad que, en términos físicos, la obesidad específicamente abdominal es una condición clínica que está asociada con una ventilación mecánica disminuida a nivel de la base de los pulmones con la consiguiente reducción en la saturación de oxígeno en la sangre (2); sin embargo, el impacto de la obesidad en general va mucho más lejos de este evento particular. ¿Por qué la obesidad está asociada a cuadros más severos de COVID-19? A continuación, algunas razones.
Los pacientes con obesidad presentan un estado crónico de inflamación de bajo impacto
El crecimiento desordenado del panículo adiposo (adipocitos rodeados de tejido conectivo) a consecuencia de la hipertrofia de los adipocitos genera cambios significativos en el cuerpo, entre los que podemos citar: i) los macrófagos, la célula más abundante del tejido adiposo después de los adipocitos, empiezan a cambiar de un estado M2 o antiinflamatorio a un estado M1 o proinflamatorio; una producción continua de citoquinas entre las que podemos citar el factor de necrosis tumoral (TNF) que estimula la pérdida de proteína muscular y una mayor liberación de grasa visceral hacia el torrente sanguíneo contribuyendo a generar un hígado graso inflamatorio; una alta producción de radicales libres (evento que ha sido descrito como parte de la respuesta fallida del sistema inmune a nivel pulmonar); resistencia a la insulina, presente normalmente en el paciente con obesidad que, sin embargo, se exacerba producto de la inflamación generada por el SARS-COV-2 [Nota. Se ha visto que los pacientes con hígado graso inflamatorio y obesidad tienen mayor riesgo de presentar una infección mucho más severa por COVID-19 que aquellos que no presentan estas condiciones (3)].
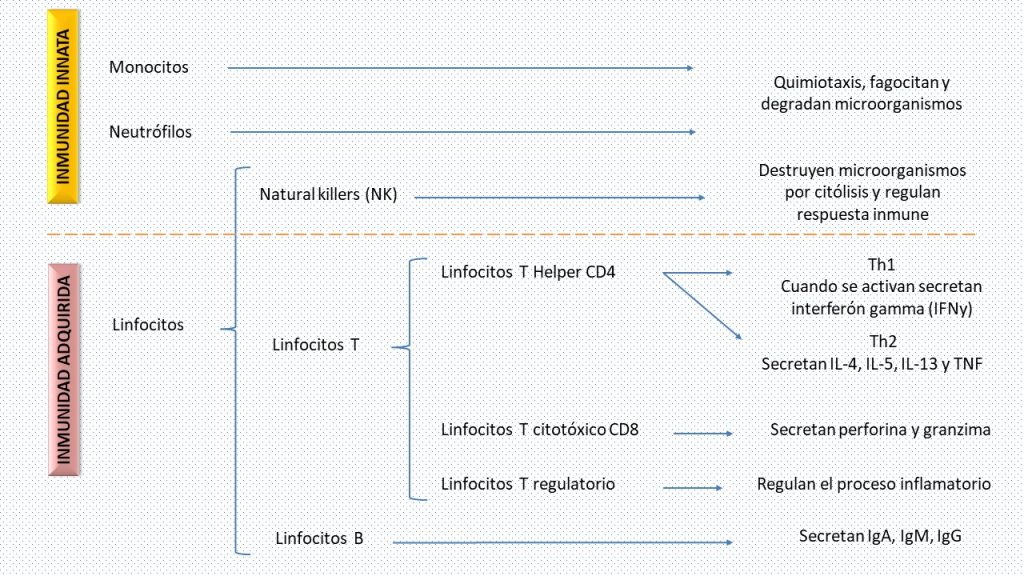
Los pacientes con obesidad presentan una respuesta inmunitaria alterada
El estado permanente de inflamación que aqueja a los pacientes con obesidad impacta negativamente sobre el funcionamiento de las células del sistema inmunológico. Bajo condiciones normales, la respuesta innata inicial (responsable de la inflamación) es seguida de la respuesta adaptativa; de la interacción de ambas depende la respuesta del individuo frente a una agresión. En el paciente con obesidad, el sistema inmune se encuentra debilitado por el proceso crónico de inflamación. Se ha demostrado que la obesidad afecta negativamente la respuesta de los linfocitos T y B, lo cual es un precedente grave para la respuesta del individuo porque las pruebas de laboratorio sugieren que el SARS-COV-2, por sí solo, disminuye significativamente el número de linfocitos T CD4, linfocitos T CD8, células B y células natural killer. Esta respuesta deficiente puede contribuir, en un inicio, al crecimiento de la carga viral, a una alta tasa de replicación y a la consiguiente diseminación del virus (4).
Los pacientes con obesidad podrían presentar un número anormal de lipofibroblastos en el tejido pulmonar
La progresiva consolidación del pulmón (reemplazo del aire por otro elemento, como por ejemplo el agua) es una de las complicaciones más comunes de la COVID-19. Esta consolidación es causada, principalmente, por una fibrosis pulmonar extendida que es probable que se encuentre presente desde antes del inicio de los síntomas típicos de la enfermedad. Aunque hasta el momento, la fisiopatología de la fibrosis pulmonar no está clara, sí se ha podido demostrar que depende de la aparición y actividad incrementada de un tipo de células denominadas miofibroblastos.
En la actualidad se desconoce el origen de estos miofibroblastos, sin embargo, se sabe que durante la fibrosis cutánea o durante la fibrosis hepática asociada al hígado graso no alcohólico, se produce un proceso de transdiferenciación reversible de adipocitos hacia miofibroblastos. Los cambios moleculares presentes en estos procesos son muy similares a aquellos que se producen durante la fibrosis pulmonar de los pacientes con COVID-19, por lo cual, se ha postulado que los miofibroblastos pulmonares se transdiferencian a partir de un tipo de adipocito denominado lipofibroblasto.
Los lipofibroblastos pulmonares se ubican cerca de las células epiteliales alveolares tipo 2 en el intersticio alveolar. Su aparición en el tejido pulmonar puede obedecer a una acumulación ectópica de grasa (en lugares donde no debería estar) muy común en la obesidad y su activación y consiguiente transdiferenciación hacia miofibroblastos estar relacionada con los cambios moleculares producidos por la propia inflamación (5).
Los pacientes con obesidad presentan alteraciones en el metabolismo de glucosa
La obesidad, mientras más crónica y severa sea, tiene un impacto negativo mayor sobre el metabolismo de la glucosa. Tanto la acumulación excesiva de grasa en el citoplasma de los adipocitos como el efecto de las citoquinas propias del estado inflamatorio de bajo impacto que acompaña a la obesidad, reducen significativamente la sensibilidad del receptor de insulina a la acción estimulante de la hormona, evento denominado resistencia a la insulina. Esta sensibilidad disminuida presenta como consecuencia una mayor secreción de insulina que mantiene la glicemia en niveles falsamente “normales” a la espera de que cualquier evento desencadenante que los sincere llevándolos a niveles elevados. Durante una infección, quemadura, o cualquier otra injuria, la producción de citoquinas reduce, del mismo modo, la actividad del receptor de insulina generando cuadros de hiperglicemia que son directamente proporcionales a la magnitud de la injuria presente.
Se ha observado que el 51% de los pacientes que padecen COVID-19 presentan hiperglicemia cuyos mecanismos moleculares parecen ir más allá del impacto conocido que tienen las citoquinas de la inflamación sobre la actividad del receptor de insulina. En estos pacientes, la hiperglicemia podría estar asociada adicionalmente con una falla pasajera de la función de las células beta pancreáticas, evento que ha sido descrito previamente como parte de la acción del SARS-CoV y del MERS-CoV. Esta alteración estaría relacionada con la acción de la enzima dipeptidil peptidasa 4 (DPP-4) sobre la actividad de las incretinas [NOTA. La DPP-4 degrada el péptido similar al glucagón 1 (GLP-1) que estimula la liberación de insulina por parte de las células B del páncreas] (6).
Las personas con obesidad presentarían mayor cantidad de receptores para el SARS-COV-2
Se piensa que las gotas de grasa presentes en el citoplasma de los adipocitos pueden servir como sitio de ensamblaje del virus o que la acumulación ectópica de grasa puede contribuir al daño de los tejidos como se ha propuesto en el caso de los lipofibroblastos. Además, en la membrana celular existen sitios específicos denominados balsas de lípidos que son particularmente ricos en fosfolípidos y colesterol y podrían facilitar el ingreso del virus a las células (4).
El tema obesidad es extremadamente difícil de abordar y en el contexto de los pacientes con COVID-19 ha demostrado ser un factor determinante en el curso de la enfermedad. Lamentablemente, el problema no radica en todo lo que se sabe y cómo abordarlo, la dificultad más importante es que para la mayoría de los profesionales de la salud la obesidad se circunscribe a dos cosas: comer demasiado y un IMC mayor a 30.
Por Robinson Cruz
*Robinson Cruz es Director General del Instituto IIDENUT. Cuenta con 20 años de experiencia como nutricionista clínico y especialista en Bioquímica aplicada a la Nutrición. En este tiempo ha formado miles de profesionales de la nutrición, ha publicado casi una decena de libros y cientos de comunicaciones relacionadas, entre otras actividades.
Si quieres saber más de interacción fármaco nutriente, tanto en el contexto del COVID-19 como en el de otras patologías, te invito a inscribirte en nuestro Diplomado de Especialización Profesional en Nutrición Clínica. Para recibir información, por favor, haz click aquí.
Referencias bibliográficas
- Kass D, Duggal P, Cingolani O. La obesidad podría hacer la infección por COVID-19 más grave en adultos jóvenes. thelancet.com Published online April 30, 2020 https://doi.org/10.1016/S0140-6736(20)31024-2
- Stefan, N., Birkenfeld, A.L., Schulze, M.B. et al.Obesity and impaired metabolic health in patients with COVID-19. Nat Rev Endocrinol (2020). https://doi.org/10.1038/s41574-020-0364-6.
- Zheng K, Gao F, Wang X, Sun Q, Pan K, Wang T, Ma H, et al. Obesity as a Risk Factor for Greater Severity of COVID-19 in Patients With Metabolic Associated Fatty Liver Disease. 2020 Apr 19;108:154244. doi: 10.1016/j.metabol.2020.154244. Online ahead of print.
- Zhu X, Yang L, Huang K. COVID-19 and Obesity: Epidemiology, Pathogenesis and Treatment. Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy 2020:13 4953–4959
- Kruglikov I, Scherer P. The Role of Adipocytes and Adipocyte-Like Cells in the Severity of COVID-19 Infections. Obesity | VOLUME 28 | NUMBER 7 | JULY 2020
- Bass M. COVID-19 and Comorbidities: A Role for Dipeptidyl Peptidase 4 (DPP4) in Disease Severity. 2020 May 11. doi: 10.1111/1753-0407.13052. Online ahead of print
DECLARACIÓN DE PRINCIPIOS
En IIDENUT rechazamos rotundamente aquellas prácticas asociadas con el uso inapropiado de la información con fines comerciales. Nuestros estándares éticos nos impiden aceptar, difundir o parcializarnos subjetivamente con producto o práctica alguna que vaya en contra o distorsione la labor científica del nutricionista.